当院の糖尿病治療への取り組み
当院では、日本糖尿病学会認定「糖尿病専門医」による専門的な治療、ならびに医師・看護師・管理栄養士による「チーム医療」が受けられます。
| 1 |
患者様の「病型」、「病態」を把握した上で治療方針を決定しています。 |
| 2 |
血糖値、HbA1c、検尿の結果を受診日当日にお伝えします。 |
| 3 |
Inbody®を用い体組成分析結果に基づいた管理栄養士による食事指導を行っています。 |
| 4 |
網膜症、腎症、神経障害の合併症検査の確認が可能な体制を整えています。 |
| 5 |
外来でのインスリン、GLP-1アナログ治療も導入も可能です。 |
| 6 |
病気治療だけでなく、合併症予防、健康維持対策にも力を入れ、個々の患者さんの病態にあった治療を提案いたします。 |
糖尿病とは
糖尿病とはエネルギー源であるブドウ糖を細胞に取り込めなくなり、血液中のブドウ糖濃度(血糖値)が高くなる病気です。この状態が続くと全身の血管が痛み、「糖尿病網膜症」「糖尿病神経障害」「糖尿病性腎症」などの三大合併症や大血管障害(心筋梗塞や脳梗塞、末梢動脈性疾患など)を引き起こします。
インスリンは、血液中のブドウ糖を細胞に取り込んでエネルギー源にしたり、あるいは脂肪やグリコーゲンという物質に変えて蓄えたりするホルモンです。何らかの原因でこのインスリンの量が不足したり、うまく利用できなくなったりして、作用しなくなった状態が糖尿病です。
糖尿病の検査
糖尿病の診断は、血液検査と経口糖負荷試験の結果にもとづいて行います。
糖尿病型の診断基準(以下のいずれかが確認されたときは「糖尿病型」と判定されます)
- 空腹時血糖値:126mg/dl 以上
- 糖負荷後2時間の血糖値:200mg/dl以上
- 随時血糖値:200mg/dl以上
- HbA1c(ヘモグロビン・エーワンシー):6.5%以上
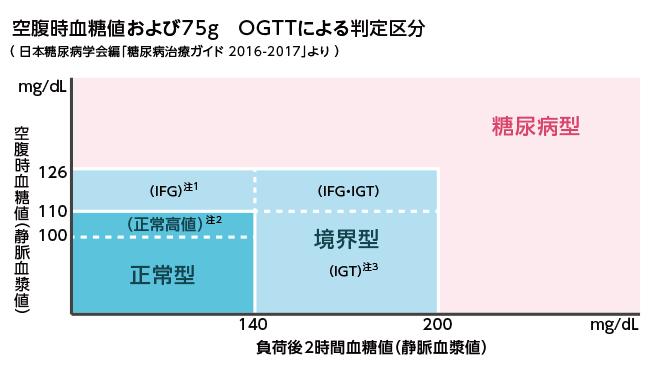
- 注1. IFGは空腹時血糖値110~125mg/dLで、2時間値を測定した場合には140mg/dL未満の群を示す(WHO)。ただしADAでは空腹時血糖値100~125mg/dLとして、空腹時血糖値のみで判定している。
- 注2. 空腹時血糖値が100~109mg/dLは正常域ではあるが、「正常高値」とする。この集団は糖尿病への移行やOGTT時の耐糖能障害の程度からみて多様な集団であるため,OGTTを行うことが勧められる。
- 注3. IGTはWHOの糖尿病診断基準に取り入れられた分類で、空腹時血糖値126mg/dL未満、75gOGTT2時間値140~199mg/dLの群を示す。
糖尿病の診断基準(次の場合には「糖尿病」と診断されます)
- 別日に行った検査で「糖尿病型」が再確認できる。(いずれか1回は血糖値で「糖尿病型」であること)
- 血糖値とHbA1cを同時に測定し、ともに「糖尿病型」である。
- 血糖値が「糖尿病型」を示し、糖尿病の典型的症状(口渇、多飲など)か糖尿病網膜症のいずれかが認められる。
また、糖尿病は自覚症状がほとんどありませんので、患者さんの病状を把握するためには血糖やHbA1cの値を定期的に検査していく必要があります。
当院では、血糖値、HbA1c、検尿の結果を受診日当日にお伝えしております。
糖尿病の合併症
糖尿病は、きちんと血糖コントロールをしないと、血液中に溢れたブドウ糖が全身の血管にダメージを与え、様々な合併症を招くようになってきます。糖尿病の合併症には、三大合併症と言われる糖尿病網膜症、糖尿病神経障害、糖尿病性腎症や大血管障害(心筋梗塞や脳梗塞、末梢動脈性疾患など)があります。
糖尿病網膜症


無散瞳眼底カメラ
網膜は目の一番奥にある光や物の色や形を映し出す膜で、カメラでいうとフィルムにあたる場所です。高血糖の状態が続くと、網膜の細い血管が詰まりやすくなり、十分に血液が行き渡らなくなります。そこに新生血管という脆い血管ができて出血や網膜剥離を引き起こし、ひどい場合は失明に至ります。
糖尿病網膜症はかなり進行するまで症状が出ないため、定期的に眼底検査を受け、早め早めの対応をすることが大切です。
当院でも眼底検査は可能ですが、基本的には眼科での定期的なフォローアップを受けることをお勧めしています。
糖尿病神経障害
熱さ、冷たさ、痛みなどの感覚をつかさどる感覚神経、手足などの動きをつかさどる運動神経、胃や腸、心臓の動き、血圧の調整、発汗、排尿などをつかさどる自律神経がありますが、糖尿病で特に障害されるのは主に感覚神経と自律神経です。
神経障害性疼痛チェックシート
神経障害の検査
- タッチテスト
- 振動覚
- アキレス腱反射
- 神経伝導速度DPNチェック
 プリノバ
プリノバ タッチテスト
神経伝導速度DPNチェック
HDN-1000
糖尿病性腎症
腎臓は、血液の中の老廃物をろ過し尿として体の外へ出す大切な器官です。糖尿病性腎症が進行する過程で、まずはたんぱく質が尿から漏れ出し尿が泡立ってきます。さらに進行すると、むくんだり、血圧が上がったりします。最後には尿を作れなくなると、人工的に体にたまった老廃物を出すために人工透析を週に2,3回受けなければならなくなります。
糖尿病性腎症の検査
- 微量アルブミン尿(即日検査が可能です。)
- 蛋白尿
- eGFR
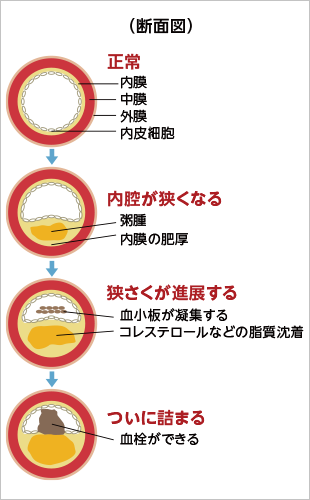
大血管障害
三大合併症は高血糖が続くことで小さな血管が痛むことで起こりますが、脳や心臓、足の大きな血管に動脈硬化(血管の壁が硬くなったり、狭くなったりする)を起こして、脳梗塞や心筋梗塞、閉塞性動脈硬化症といった病気を起こします。
動脈硬化の原因には、高血圧、高脂血症、喫煙、肥満などもあります。大血管障害を防ぐためには、血糖値だけでなく、血圧、コレステロールもコントロールし、禁煙することが大切です。
大血管障害の検査
糖尿病の種類と治療
糖尿病の治療にあたって糖尿病のタイプを正しく診断することが大切です。糖尿病は「1型」、「2型」、「その他」、「妊娠」の4種類に分けられます。
1型糖尿病
自己免疫により膵臓のβ細胞が壊され、インスリンが出なくなるタイプです。若いうちに発症することが多いですが、大人になって発症することもあります。
インスリンが無くなると、例え高血糖状態でも、糖がうまく利用できません。代わりに脂肪を分解し、ケトン体という物質をエネルギー源として用いますが、ケトン体は酸性で、増えすぎると体が酸性に傾き、糖尿病性ケトアシドーシスという重篤な状態を引き起こし、生命を脅かすこともあります。
1型糖尿病でインスリン分泌が低下した方では、インスリンによる治療が必須となります。
2型糖尿病
食べ過ぎと運動不足による肥満は、2型糖尿病の最大の引き金と言われていますが、インスリンが出にくい体質
生活習慣による影響が強く、日本人に最も多いタイプの糖尿病です。日本における糖尿病患者の95%以上は、2型糖尿病です。
インスリンがもともと出にくい、もしくは効きにくい体質を持つ方に、食べ過ぎや運動不足、肥満、ストレスなどの要因が重なり、インスリンの分泌障害やインスリンが効きにくくなるインスリン抵抗性が組み合わさってぶどう糖が細胞へ取り込めなくなり、血糖が上昇します。
なかでも2型糖尿病では食べ過ぎ、運動不足の是正という生活習慣の改善が第一で、改善が得られない場合には経口血糖降下薬、インスリンなどの治療を追加していきます。
その他・妊娠糖尿病
その他、遺伝子の異常や肝臓や膵臓の病気が原因となるものや、妊娠中に発見される妊娠糖尿病があります。
早期に発見し、治療を開始し、継続することで、良好な血糖コントロールが維持でき合併症も起こしにくくなります。
当院での治療
残念ながら現時点では糖尿病を完治させることはできません。糖尿病の治療目標は、良好な血糖コントロールを維持し、合併症を起こすことなく、健常な人と変わらない人生を送られるようにすることです。
当院では、初診時に1型糖尿病の指標となる抗GAD抗体、インスリン分泌能の指標となるCペプチド(もしくはインスリン)を測定し、糖尿病のタイプ、インスリンの分泌能力、インスリン抵抗性の程度を評価し、個々の患者様にあった治療の選択するよう心がけています。
1型糖尿病の方、1型以外の病型でも「糖毒性」を生じている場合は、インスリンによる治療が必要になります。
1型以外の病型では、いきなりインスリンや薬物療法を行うのではなく、食事、運動などの生活習慣の改善をまず優先し、改善が得られない場合に薬物療法を行うようにしています。
糖尿病で合併症を起こさないために重要となるのが、継続的な「血糖コントロール」です。当院では、医師の指導のもと、看護師、管理栄養士がチームとなり、患者様が治療を中断せず継続できるようサポートしていきます。
Inbody®という体成分分析装置を使い、体組成分析結果に基づき専任の管理栄養士が個別の栄養指導を行っています。
血糖コントロールの目標
日本糖尿病学会における血糖コントロールの目標について
当院では患者様一人一人に合わせて目標を設定して治療を行っています。
診療連携
糖尿病と一旦診断されると、患者様には糖尿病と一生お付き合いして頂かなければなりません。糖尿病を診療においては、ただ単に血糖をコントロールするだけではなく、合併症の検査、治療も並行して必要となります。
残念ながら全ての治療を当院で行えるわけではありません。当院では他の診療所、病院と診療連携を行うことで、必要な治療を適切なタイミングで行えるように心がけています。また、他の診療所にかかりつけの患者様で、糖尿病だけはこちらで希望されて来院されている患者様もいらっしゃいます。
診療連携をよりスムーズに行うために、当院では日本糖尿病療養協会の糖尿病手帳、糖尿病眼手帳とおくすり手帳を活用しています。
糖尿病友の会

月刊誌『さかえ』
阿部内科医院では、日本糖尿病協会に加入し、糖尿病友の会「ひいらぎ会」を設立しております。糖尿病の患者様だけでなく、ご家族の方や糖尿病予備軍の方も入会できます。入会は随時可能で会費は無料です。
会員様には、ご家庭に1冊糖尿病雑誌「さかえ」(月刊)をお渡ししています。
その他、日本糖尿病協会や都道府県糖尿病協会が主催する講演会や歩く会など各種イベントに参加できます。
入会をご希望の方は当院にお問い合わせください。
糖尿病教室のご案内
2019年9月20日(金)に糖尿病教室を開催します。
- 前半 「あなたの適正カロリー・目標体重・栄養バランスとは」
講師: 管理栄養士
- 後半 「糖尿病とはどんな病気ですか?」
講師: 医師 阿部泰尚
ファシリテーターの医師と一緒にカンバゼーションマップを用いて糖尿病について一緒に学びましょう!
糖尿病の患者様、ご家族、糖尿病が心配な方、どなたでも参加出来ます。事前予約制のため、受診時にスタッフにお伝えいただくか、お電話でご連絡ください。





 プリノバ タッチテスト
プリノバ タッチテスト 神経伝導速度DPNチェック
神経伝導速度DPNチェック



 月刊誌『さかえ』
月刊誌『さかえ』